师军涛医生的科普号
- 精选 头面部鳞状细胞癌
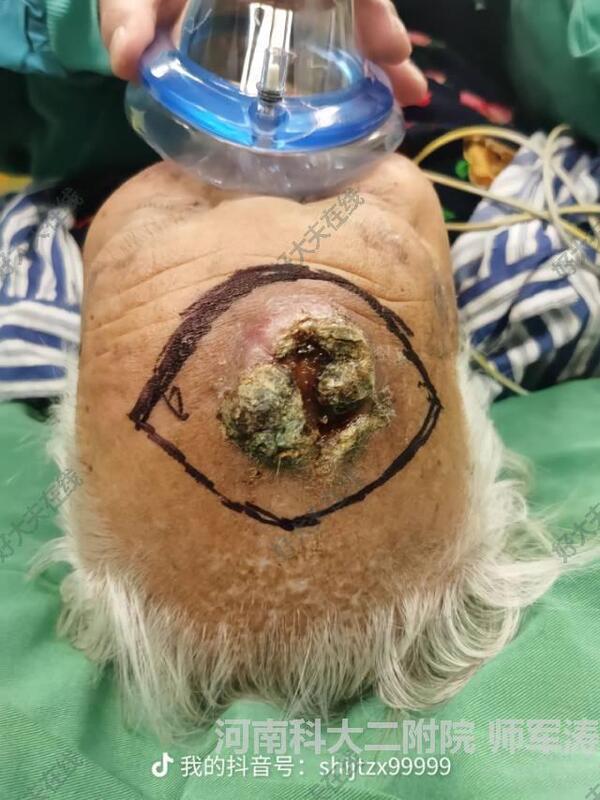
治疗前患者头面部肿块增大、溃烂、渗出,在某医院病检诊断为:鳞状细胞癌。行2个疗程放疗,效不佳,为求进一步治疗,隧来我科就诊。治疗中麻醉起效后,沿肿块边界2.0cm扩大广泛切除,基底中心位置病变侵犯骨质,用骨凿去除颅骨骨皮质。缺损修复:基底中心位置因骨质暴露,用额部皮肤做双蒂推进皮瓣修复,两侧采用游离皮片移植术修复。治疗后治疗后9月皮瓣和皮片恢复良好。治疗后12天术后12天,皮瓣和皮片全部成活。术后病检:切缘未见肿瘤细胞。
 师军涛 主任医师 河南科大二附院 整形外科28人已读
师军涛 主任医师 河南科大二附院 整形外科28人已读 - 精选 常见祛眼袋术式和术后注意事项
常见祛眼袋术式:1.内路去眼袋手术 适用人群:一般来说35岁以下的年轻人,或35岁以上皮肤不松弛的人都可以做。手术原理:在内眼睑处开一个小口(3毫米左右),把多余的脂肪从小口里揪出来,然后“咔嚓”切掉。 这种手术是最简单的去眼袋方式,它创伤小,不用缝线、拆线,而且恢复更快,一般不怎么肿,如果恢复得快,一周就基本看不出了。2.外路去眼袋手术 适用人群:有松弛型眼袋的人,一般年龄偏大(35岁往上),所谓松弛型眼袋,就是眼袋大而悬垂,下眼睑没有支撑力,通常眼袋上还有皱纹。 手术原理:沿着下眼睑处切开,去掉多余的脂肪后,再去除多余的其他组织(皮肤、肌肉、筋膜),收紧后分层缝合。 这种手术对于松弛型眼袋是最对症的,如果松弛型眼袋仅仅去除脂肪,下眼睑处的皮肤由于太松弛,无法自动收缩绷紧,反而会使下眼睑下悬,更加显老。所以将多余松弛的部分一次性去除最为合适。 缺点是,由于切口在外,可能会在下眼睑留下一条细细的疤痕。不过这个地方皮肤很薄,恢复之后一般不会很明显。3.眶隔脂肪释放术 适用人群:下眼睑皮肤不松弛,眼袋明显,同时泪沟较深或眼下有凹陷的人。 手术原理:通过在内眼睑开口,将眼袋中多余的脂肪取出,并填补到泪沟、眼下等需要填充的地方。 这种手术能同时改善眼袋和泪沟、眼下凹陷等问题,是目前很受欢迎的一种手术方式。这种方式对眼袋中的脂肪细胞没有太多伤害,比较安全有效。 缺点是由于手术难度相对较大,费用也会更高。以及如果填补到泪沟、眼下处的脂肪团固定不牢靠,眼袋有复发的可能。祛眼袋术后注意事项:1、术后5-7天内术区勿沾水,避免感染,避免辛、辣等刺激性食物,避免吸烟和饮酒;2、术后7天内避免眼部的剧烈运动,注意休息;3、术后48小时内可以冰敷,防止局部肿胀出血,48小时后可以热敷,有利于消肿和淤血吸收,特别注意热敷温度不能过高,以温热不烫手为度;4、必要时可口服抗生素预防感染3-5天;5、如条件允许,可术后第1天来院复查,术后5-7天拆线。6、术后明显肿胀期为3-5天;7、术后1-3天可能有流眼泪现象,可以滴眼药水缓解;8、2-4周恢复得较为自然,3-6个月完全恢复自然;9、如有不适,随时就诊。
师军涛 主任医师 河南科大二附院 整形外科382人已读 - 精选 男性乳腺肥大症
治疗前患者,男,28岁,男性乳腺发育异常,排除手术禁忌症,术前钼靶及彩超检查,提示乳腺增生。治疗中患者组织以乳腺组织为主,不宜采用脂肪抽吸,采用乳晕小切口,乳腺组织摘除术,乳晕下深层组织向内上悬吊,矫正乳头至正常解剖位置。治疗后治疗后25天患者对效果满意。治疗后0天
 师军涛 主任医师 河南科大二附院 整形外科126人已读
师军涛 主任医师 河南科大二附院 整形外科126人已读 - 精选 面部黑痣整形美容手术切除技巧
小黑痣有讲究面部有黑痣,尤其黑痣直径大于5mm时,同时伴有不对称性、痣的边缘参差不齐呈锯齿样改变、痣的颜色不均匀掺杂多种颜色,短时间内颜色突然加深变黑或变蓝或是开始褪色、痣在短期内迅速增大,周围皮肤出现炎症反应如:出血、溃疡、瘙痒、难愈合、疼痛、或结痂等表现,黑痣四周出现许多新的小痣,还会伴有区域淋巴结肿大等情况是必须手术切除。另外从防病和面部美容角度考虑,一些直径大于3mm,位于易摩擦、易受刺激和五官特殊部位的黑痣,更应该手术切除。 很多人想做手术,但担心留明显的疤痕, 按照现代医学理论和医学美学与美容专业的理论,想要疤痕最小化,就要严格按照整形美容外科技术治疗。整形外科学是一个系统的外科学科,整形美容外科技术包括了整形外科基础理论,整形外科手术操作基本功,切口的设计,皮瓣修复技术,多种的整形美容缝合方法,术后的抗疤治疗等等。而一个合格的整形外科医生需要多年严格培训和培养。做这种面部皮肤肿块,尤其在五官部位的浅表肿物,就要在对面部局部解剖、皮肤纹理走向、面部肌肉的起止点等烂熟于胸的基础上,重点是从三个方面考虑手术方案:1.切口设计。2.皮瓣修复的合理运用。3.不同部位不同解剖层次选择适合的整形美容缝合技术,最后还要强调就是手术医生要有丰富的面部黑痣切除经验,和术后规范的抗疤治疗。这些都做到了,做对了,面部黑痣切除后美容效果就一定好。
师军涛 主任医师 河南科大二附院 整形外科1263人已读 - 精选 上睑皮肤癌
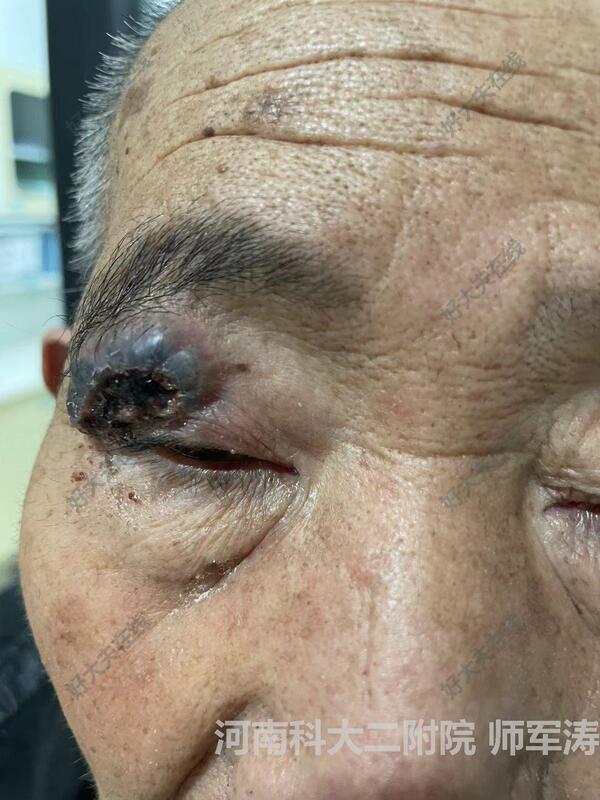
治疗前患者,男,自幼上睑有一黑色素痣,渐进性增大,2月前破溃有渗出,在县医院病检是“基底细胞癌”,因瘤体直径较大,切除后缺损修复难度较大,转我科治疗。治疗中按皮肤癌扩大切除,转颞部带毛发的皮瓣修复上睑皮肤和部分眉毛缺损,颞部皮肤缺损采用游离皮片移植修复。治疗后治疗后9天密切观察,术后保障皮瓣和皮片成活。
 师军涛 主任医师 河南科大二附院 整形外科36人已读
师军涛 主任医师 河南科大二附院 整形外科36人已读 - 精选 面部外伤为什么要到整形美容外科?
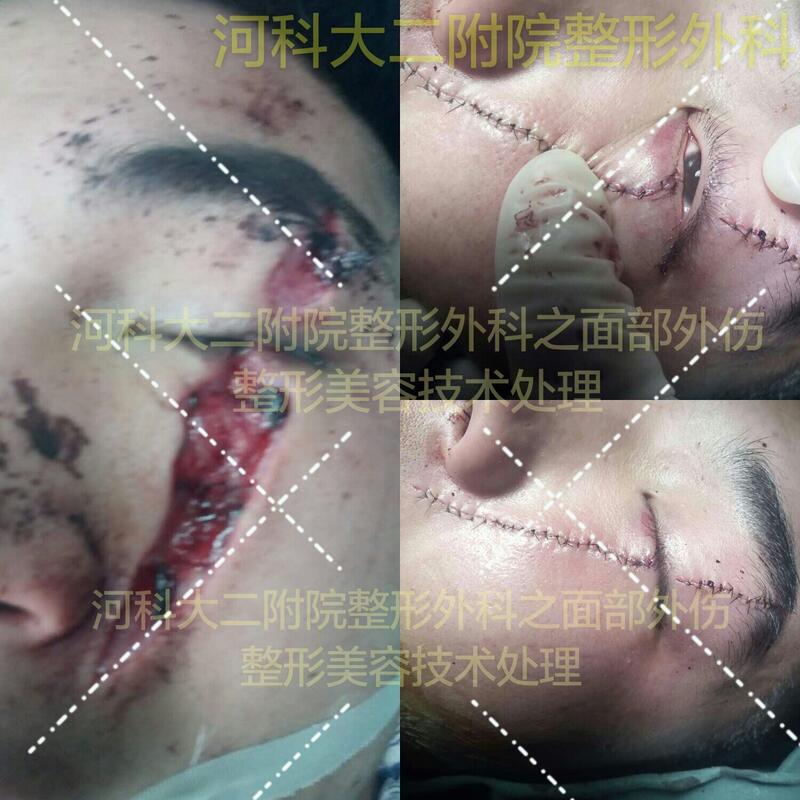
近几年随着汽车数量的增多,车祸伤及意外伤害事件不断出现,由于多数人得不到专业规范的治疗,使很多因车祸伤及意外伤害导致头面部外伤及体表外伤的患者尤其是年轻女性及患儿遗留下各种各样巨大瘢痕及畸形,甚至功能障碍,给患者的生活造成巨大的心理障碍和精神障碍,不得不接受费用高昂的多次整形手术治疗,面对患者哀怨的眼神和巨大的经济压力,我们感到非常惋惜。根据现代医学的观点,若在创伤急诊手术时尽早采用整形技术,可以最大可能保证外观和功能。整形美容缝合技术是一项技能要求很高的整形外科基本功,高超的美容缝合技术练就需要数年严格培训,很多人误解为用了美容线就是美容缝合。河南科技大学第二附属医院是洛阳市第一个成立整形美容外科的医院,科大二附院整形外科以精湛的整形技术治疗车祸及意外伤害所致的以头面部复杂外伤为主的体表外伤,在洛阳市创伤整形界享有很高的声誉,科室以24小时值班制度,为您提供及时、专业、正规的整形治疗,河南科技大学第二附属医院整形外科真心希望患者能得到及时规范的治疗。减少不必要的多次后期整形治疗和巨额经济负担。河南科技大学第二附属医院整形外科以“爱心、耐心、细心、责任心”的服务理念竭诚为每一位患者服务。 科室地址: 门诊:门诊楼二楼整形外科诊区 病区:外科楼19 层整形外科病区
 师军涛 主任医师 河南科大二附院 整形外科2338人已读
师军涛 主任医师 河南科大二附院 整形外科2338人已读 - 精选 师军涛整形美容之双眼皮手术及术后注意事项
重睑术,是指改变眼睑组织结构,对眼睑外形重新塑造,形成新的上睑皱褶的手术。现在常采用的术式有埋线法和切开法,埋线法一般适应症选择合适,因为创伤小,恢复较快。而切开法重睑术通过手术在上眼皮处作一切口,去除多余的皮肤及脂肪组织,然后将眼睑皮肤固定在所需高度的睑板上形成重睑。此法适应症较广,适宜人群多。对年纪稍大,皮肤松弛、皱纹多或眼睑脂肪膨出的人还可切除少量皮肤和一部分眼睑部分的脂肪,以减轻上睑松弛、臃肿的症状。 重睑线的形态基本可以分为一下几种: 1、平行型:上睑皮肤皱纹皱褶与眼睑平行一致,内、中、外侧宽度大致相同,晕得洋气、端正、稳重。 2、开扇型:为上睑皮肤皱褶自内眦或靠近内眦处开始,向外上逐渐离开睑缘,由窄变宽,如同打开的折扇。 3、内窄外宽平行型:从内眦开始以后,逐渐向外与眼睑平行伸展,该眼型具有平形型和开扇型的双重优点。 4、新月型:重睑皱襞在两端靠近内、外眦,中间离开睑缘较远,呈新月状。 手术过程基本可以分为一下几个步骤:通过事先设计好的重睑线进行上睑皮肤的切开,分离眼轮匝肌暴露睑板,剪去一窄条眼轮匝肌和多余皮下组织。如果脂肪过多则打开眶隔,压迫眼睑使脂肪突出,并予适量切除,然后让脂肪退回眶隔,电凝止血。最后将眼睑切口上缘缝合到睑板上缘的上睑提肌腱膜上,手术完成。 但是手术结束并不意味着手术成功,术后护理也非常重要,因此,我们在术后应注意以下几点: 局部用抗生素眼药,口服抗生素3天;术后7天之内尽量避免手术部位沾水,如果伤口上有血痂或分泌物,可用无菌盐水或医用酒精擦拭;防止伤口出血、淤血或血肿,可在手术后2天内对局部伤口用冰袋冷敷,但压力不宜大,以免损伤眼睛。术后一旦发生出血不止和严重血肿,应及时到医院复诊;食上要多增加蛋白质的摄取量,同时多吃水果和新鲜蔬菜,避免进食刺激性食物如辣椒等;严格遵守医生嘱咐服药及复诊;术后一般5-7天之后拆线。 一名患者在决定做重睑术前后,还有有如下细节严格注意: ①要慎重决定是否做重睑术。在实际生活中重睑并非评价眼睛美的唯一标准,有许多人的单睑形态与五官面形和谐匹配。 ②要有足够的心理准备。重睑术后,双眼皮大约在1-6个月内会有不同程度的不自然,随着时间的推移,会逐渐变得流畅自然,生动明快。要有强大的心理准备,接受自己的新形象,接受别人正负面的评论。 ③术后要保持伤口清洁,防止感染,在切口愈合前洗脸时注意不要打湿伤口。 ④术后要注意避免遭到外部撞击和激烈运动。 ⑤重睑术后1周内不要看电视、报纸,卧床休息时最好半卧位(把枕头垫高),以免眼睛过度疲劳或头部位置过低而加重伤口肿胀。 ⑥要在安静舒适的环境中休养。防止情绪波动过大。室内空气要清新流通并保持合适的温度。还有一个月内禁烟酒,勿食辛辣及刺激性食物尽量少食海鲜,羊肉,鱼等,还要禁用阿斯匹林,华法林,及活血化淤等中成药。 河科大二附院整形美容科师军涛双眼皮。 河科大二附院整形美容科师军涛双眼皮。
 师军涛 主任医师 河南科大二附院 整形外科5177人已读
师军涛 主任医师 河南科大二附院 整形外科5177人已读 - 精选 师军涛整形美容之血管瘤治疗
血管瘤治疗方法有哪些呢? 1.局部外用药物:外用β受体阻滞剂(如噻吗洛尔乳膏)、5%咪喹莫特等。比较适合于比较表浅的皮损。 2.局部注射:糖皮质激素、博莱霉素类。主要适用于早期、局限性、深在或明显增厚隆起的皮损。 3.局部脉冲染料激光或光动力治疗:常用于比较表浅、毛细血管扩张等情况。 4.系统治疗:口服盐酸普萘洛尔和口服糖皮质激素疗法。系统治疗需完善心脏超声、心电图、血常规等化验、检查,在有经验的医师指导下用药。 5.外科手术:是治疗复杂性婴幼儿血管瘤的必要选择。 什么情况婴幼儿血管瘤需要外用药物治疗,什么情况口服药物治疗,什么情况可以激光、光动力、外科手术等治疗,或者暂时不需要治疗,密切观察随访呢?建议宝妈们带患儿前往医院,由具有经验的专科医师评估后,给您一个综合效果较好的治疗方案。 头面部血管瘤经河科大二附院整形外科师军涛主任外用药物治疗3个月效果图。
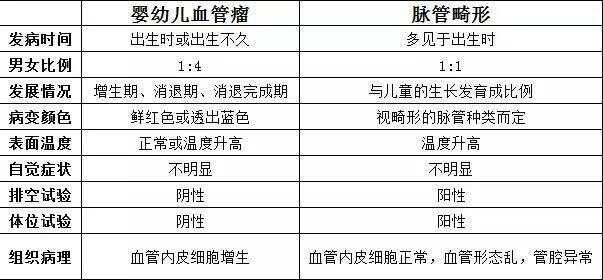 师军涛 主任医师 河南科大二附院 整形外科1428人已读
师军涛 主任医师 河南科大二附院 整形外科1428人已读 - 医学科普 黑色素瘤诊疗规范(2018年版、转载)
一、概述 黑色素瘤在我国虽然是少见恶性肿瘤,但病死率高,发病率也在逐年增加。我国黑色素瘤与欧美白种人差异较大,两者在发病机制、生物学行为、组织学形态、治疗方法以及预后等方面差异较大。在亚洲人和其他有色人种中,原发于肢端的黑色素瘤约占50%,常见的原发部位多见于足底、足趾、手指末端及甲下等肢端部位,原发于黏膜,如直肠、肛门、外阴、眼、口鼻咽部位的黑色素瘤约占20%~30%;而对于白种人来说,原发于皮肤的黑色素瘤约占90%,原发部位常见于背部、胸腹部和下肢皮肤;原发于黏膜的黑色素瘤只占1%~5%。 二、筛查和诊断 (一)高危人群的监测筛查 对黑色素瘤高危人群的筛查,有助于早期发现、早期诊断、早期治疗,同时也是提高黑色素瘤疗效的关键。在我国,皮肤黑色素瘤的高危人群主要包括严重的日光晒伤史,皮肤癌病史,肢端皮肤有色素痣、慢性炎症,及其不恰当的处理,如盐腌、切割、针挑、绳勒等。黏膜黑色素瘤的高危因素尚不明确。建议高危人群定期自查,必要时到专科医院就诊,不要自行随意处理。 (二)黑色素瘤的诊断 黑色素瘤好发于皮肤,因此视诊是早期诊断的最简便手段。原发病变、受累部位和区域淋巴结的视诊和触诊是黑色素瘤初步诊断的常用手段。 1. 临床症状 皮肤黑色素瘤多由痣发展而来,痣的早期恶变症状可总结为以下ABCDE法则: A 非对称(asymmetry):色素斑的一半与另一半看起来不对称。 B 边缘不规则(border irregularity):边缘不整或有切迹、锯齿等,不像正常色素痣那样具有光滑的圆形或椭圆形轮廓。 C 颜色改变(color variation):正常色素痣通常为单色,而黑色素瘤主要表现为污浊的黑色,也可有褐、棕、棕黑、蓝、粉、黑甚至白色等多种不同颜色。 D 直径(diameter):色素痣直径>5~6mm或色素痣明显长大时要注意,黑色素瘤通常比普通痣大,对直径>1cm的色素痣最好做活检评估。 E 隆起(elevation):一些早期的黑色素瘤,整个瘤体会有轻微的隆起。 ABCDE法则的唯一不足在于它没有将黑色素瘤的发展速度考虑在内,如几周或几个月内发生显著变化的趋势。皮肤镜可以弥补肉眼观察的不足,同时可以检测和对比可疑黑色素瘤的变化,其应用可显著提高黑色素瘤早期诊断的准确度。黑色素瘤进一步发展可出现卫星灶、溃疡、反复不愈、区域淋巴结转移和移行转移。晚期黑色素瘤根据不同的转移部位症状不一,容易转移的部位为肺、肝、骨、脑。眼和直肠来源的黑色素瘤容易发生肝转移。 2. 影像学诊断 影像学检查应根据当地实际情况和患者经济情况决定,必查项目包括区域淋巴结(颈部、腋窝、腹股沟、腘窝等)超声,胸部CT,腹盆部超声、CT或MRI,全身骨扫描及头颅检查(CT或MRI)。经济情况好的患者可行全身PET-CT检查,特别是原发灶不明的患者。PET是一种更容易发现亚临床转移灶的检查方法。大多数检查者认为对于早期局限期的黑色素瘤,用PET发现转移病灶并不敏感,受益率低。对于Ⅲ期患者,PET-CT扫描更有用,可以帮助鉴别CT无法明确诊断的病变,以及常规CT扫描无法显示的部位(比如四肢)。PET-CT较普通CT在发现远处病灶方面存在优势。 (1)超声检查(Ultrasonography, US) 超声检查因操作简便、灵活直观、无创便携等特点,是临床上最常用的影像学检查方法。黑色素瘤的超声检查主要用于区域淋巴结、皮下结节性质的判定,为临床治疗方法的选择及手术方案的制定提供重要信息。实时超声造影技术可以揭示转移灶的血流动力学改变,特别是帮助鉴别和诊断小的肝转移、淋巴结转移等方面具有优势。 (2)X线计算机断层成像(Computed Tomography, CT) 常规采用平扫+增强扫描方式(常用碘对比剂)。目前除应用于黑色素瘤临床诊断及分期外,也常应用于黑色素瘤的疗效评价,肿瘤体积测量、肺和骨等其他脏器转移评价,临床应用广泛。 (3)磁共振成像(Magnetic ResonanceImaging, MRI) 常规采用平扫+增强扫描方式(常用对比剂Gd-DTPA),因其具有无辐射影响,组织分辨率高,可以多方位、多序列参数成像,并具有形态结合功能(包括弥散加权成像、灌注加权成像和波谱分析)综合成像技术能力,成为临床黑色素瘤诊断和疗效评价的常用影像技术。 (4)正电子发射计算机断层成像(Positron Emission Tomography-CT, PET-CT) 氟-18-脱氧葡萄糖(18F-FDG)PET-CT全身显像的优势在于:①对肿瘤进行分期,通过一次检查能够全面评价淋巴结转移及远处器官的转移_ENREF_11;②再分期,因PET功能影像不受解剖结构的影响,可准确显示解剖结构发生变化后或者是解剖结构复杂部位的复发转移灶;③疗效评价,对于抑制肿瘤活性的靶向药物,疗效评价更加敏感、准确;④指导放疗生物靶区的勾画和肿瘤病灶活跃区域的穿刺活检;⑤评价肿瘤的恶性程度和预后。常规CT对于皮肤或者皮下转移的诊断灵敏度较差,而PET-CT可弥补其不足。 3.实验室检查 血常规、肝肾功能和乳酸脱氢酶(LDH),这些指标主要为后续治疗做准备,同时了解预后情况。尽管LDH并非检测转移的敏感指标,但能指导预后。黑色素瘤尚无特异的血清肿瘤标志物,目前不推荐肿瘤标志物检查。 4.病灶活检 皮肤黑色素瘤的活检方式包括切除活检、切取活检和环钻活检,一般不采取削刮活检。常规推荐切除活检,切缘0.3~0.5cm,切口应沿皮纹走行方向(如肢体一般选择沿长轴的切口)。避免直接的扩大切除,以免改变区域淋巴回流影响以后前哨淋巴结活检的质量。部分切取活检不利于组织学诊断和厚度测量,增加了误诊和错误分期风险。切取活检和环钻活检一般仅用于大范围病变或特殊部位的诊断性活检,比如在颜面部、手掌、足底、耳、手指、足趾或甲下等部位的病灶,或巨大的病灶,完整切除活检无法实现时,可考虑进行切取活检或者环钻活检。 (三)黑色素瘤的病理学诊断 1. 黑色素瘤病理学诊断标准 组织病理学是黑色素瘤确诊的最主要手段,免疫组织化学染色是鉴别黑色素瘤的主要辅助手段。无论黑色素瘤体表病灶或者转移灶活检或手术切除组织标本,均需经病理组织学诊断。病理诊断须与临床证据相结合,全面了解患者的病史和影像学检查等信息。 2. 黑色素瘤病理诊断规范 黑色素瘤病理诊断规范由标本处理、标本取材、病理检查和病理报告等部分组成。 (1)标本处理要点:①手术大夫应提供送检组织的病灶特点(溃疡/结节/色斑),对手术切缘和重要病变可用染料染色或缝线加以标记;②体积较大的标本必须间隔3mm左右切开固定;③10%中性缓冲福尔马林固定6~48小时。 (2)标本取材要点:用颜料涂抹切缘。垂直皮面以2~3mm间隔平行切开标本,测量肿瘤厚度和浸润深度。根据临床要求、标本类型和大小以及病变与切缘的距离选择取材方式,病变最厚处、浸润最深处、溃疡处必须取材。主瘤体和卫星灶之间的皮肤必须取材,用以明确两者关系。肿瘤小于2cm者全部取材,3cm以上者按1块/5mm取材。切缘取材有两种方法,分别为垂直切缘放射状取材和平行切缘离断取材,后者无法判断阴性切缘与肿瘤的距离,建议尽量采用垂直切缘放射状取材法,有助于组织学判断阴性切缘与肿瘤的距离(图1)。一个包埋盒内只能放置一块皮肤组织。包埋时应保证切面显示肿瘤发生部位皮肤、黏膜等的结构层次,以保证组织学进行T分期。 皮肤黑色素瘤切缘取材方法:①示垂直切缘放射状取材;②示平行切缘离断取材 (3)病理描述要点: ①大体标本描述:根据临床提供的解剖位放置标本,观察并描述肿瘤的大小、形状和色泽。皮肤肿瘤必须描述表面有无溃疡,周围有无卫星转移灶,卫星转移灶的数量、大小及其与主瘤结节间距。 ②显微镜下描述:黑色素瘤的诊断参照WHO2010版,重点描述以下内容:黑色素瘤的来源:皮肤还是黏膜;黑色素瘤的组织学类型:最常见的四种组织学类型为表浅播散型、恶性雀斑型、肢端雀斑型和结节型;少见组织学类型包含促结缔组织增生性黑色素瘤、起源于蓝痣的黑色素瘤、起源于巨大先天性痣的黑色素瘤、儿童黑色素瘤、痣样黑色素瘤、;黑色素瘤的浸润深度:定量用Breslow厚度,用毫米作为单位,定性用Clark水平分级,描述所浸润到的皮肤层级;其他预后指标:包括溃疡、脉管侵犯、卫星结节、有丝分裂率等。 Breslow厚度(Breslow thickness):指皮肤黑色素瘤的肿瘤厚度,是T分期的基本指标。非溃疡性病变指表皮颗粒层至肿瘤浸润最深处的垂直距离;溃疡性病变指溃疡基底部至肿瘤浸润最深处的垂直距离。Clark水平分级(Clark level):指皮肤黑色素瘤的浸润深度,分为5级。1级表示肿瘤局限于表皮层(原位黑色素瘤);2级表示肿瘤浸润真皮乳头层但尚未充满真皮乳头层;3级表示肿瘤细胞充满真皮乳头层到达乳头层和网状层交界处;4级表示肿瘤浸润真皮网状层;5级表示肿瘤浸润皮下组织。 ③免疫组化检查:黑色素瘤的肿瘤细胞形态多样,尤其是无色素性病变,常需要与癌、肉瘤和淋巴瘤等多种肿瘤进行鉴别。常用的黑色素细胞特征性标志物包括S100,Sox-10,Melan-A,HMB45,Tyrosinase,MITF等。其中S100敏感度最高,是黑色素瘤的过筛指标;但其特异度较差,一般不能用作黑色素瘤的确定指标。Melan-A、HMB45和Tyrosinase等特异度较高,但肿瘤性黑色素细胞可以出现表达异常,敏感度不一,因此建议在需要进行鉴别诊断时需同时选用2~3个上述标记物,再加上S100,以提高黑色素瘤的检出率。 ④特殊类型黑色素瘤:黏膜型黑色素瘤:一般为浸润性病变,可以伴有黏膜上皮内派杰样播散。肿瘤细胞可呈上皮样、梭形、浆细胞样、气球样等,伴或不伴色素,常需借助黑色素细胞特征性标记物经过免疫组化染色辅助诊断;眼色素膜黑色素瘤:根据细胞形态分为梭形细胞型、上皮样细胞型和混合型(6)。细胞类型是葡萄膜黑色素瘤转移风险的独立预测因素,梭形细胞型预后最好,上皮样细胞型预后最差。 3.黑色素瘤病理诊断报告 皮肤黑色素瘤原发灶的病理报告应包括与患者治疗和预后相关的所有内容,建议常规病理组织学报告内容包括:肿瘤部位、标本类型、肿瘤大小或范围、组织学类型、Breslow厚度、有无溃疡、浸润深度( Clark水平分级)、分裂活性、切缘状况(包括各切缘与肿瘤的距离以及切缘病变的组织学类型)、有无微卫星转移灶或卫星转移灶、有无脉管内瘤栓、有无神经侵犯等(表2)。报告辅助诊断结果(相关免疫组化和(或)FISH检测)和靶向治疗相关分子检测结果(BRAF、c-KIT等基因)。前哨淋巴结和区域淋巴结需报告检见淋巴结的总数、转移淋巴结个数以及有无淋巴结被膜外受累。对于诊断困难的病例,建议提请多家医院会诊。 (四)黑色素瘤的临床诊断标准及路线图 黑色素瘤主要靠临床症状和病理诊断,结合全身影像学检查得到完整分期。 三、分期 黑色素瘤的分期对于预后的评估、合理治疗方案的选择至关重要。不同部位的黑色素瘤采用不同的pTNM分期指标,皮肤黑色素瘤pTNM分期见附件2,适用范围包括:唇、眼睑、外耳、面部其他部位、头皮和颈部皮肤、躯干、上肢和肩部、下肢和臀部、皮肤跨越性病变、皮肤、大阴唇、小阴唇、阴蒂、外阴跨越性病变、外阴、包皮、龟头、阴茎体、阴茎跨越性病变、阴茎、阴囊。头颈部黏膜黑色素瘤pTNM分期见附件2,适用范围包括:鼻腔、鼻窦、口腔、口咽、鼻咽、喉和下咽。眼黑色素瘤:眼虹膜黑色素瘤、睫状体脉络膜黑色素瘤及结膜黑色素瘤分别有不同pTNM分期,具体内容参考AJCC(2016第八版)相关章节。消化道(食道、小肠和大肠)暂无pTNM分期。根据我国的黑色素瘤临床诊疗指南,建议描述肿瘤浸润消化道层面。阴道暂无pTNM分期,宫颈黑色素瘤pTNM分期参照宫颈癌。脑膜黑色素瘤pTNM分期同其他脑膜肿瘤。 四、治疗 由于黑色素瘤的治疗涉及到多种方法和多个学科,因此黑色素瘤诊疗须重视多学科诊疗团队的模式,从而避免单科治疗的局限性,为患者提供一站式医疗服务、促进学科交流,并促进建立在多学科共识基础上的治疗原则和指南。合理治疗方法的选择需要有高级别循证依据支持,但也需要同时考虑地区和经济水平差异。 (一)手术治疗 大部分早期黑色素瘤通过外科治疗是可以治愈。 1. 扩大切除 早期黑色素瘤在活检确诊后应尽快做原发灶扩大切除手术。扩大切除的安全切缘是根据病理报告中的肿瘤浸润深度(Breslow 厚度)来决定的:①病灶厚度≤1.0mm时,安全切缘为1cm;②厚度在1.01~2mm时,安全切缘为1~2cm;③厚度在>2mm时,安全切缘为2cm;④当厚度>4mm时,安全切缘为2cm;从手术角度看,肢端型黑色素瘤手术不仅要考虑肿瘤切净,而且充分考虑尽可能保留功能,尤其是手指功能。不主张积极采用截肢手段治疗肢端型黑色素瘤,截肢属于不得已而为之的手段,但仅截除手指或足趾末节的截指(趾)手术,因功能损失不大而切除更彻底,对于指(趾)端黑色素瘤应为首先。 2. 前哨淋巴结活检 前哨淋巴结往往是皮肤黑色素瘤转移的第一站,而对于厚度大于0.8mm的或者原发灶伴溃疡的患者一般推荐进行前哨淋巴结活检,可于完整切除的同时或分次进行,前哨淋巴结活检有助于准确获得N分期。 3. 淋巴结清扫 手术适应证:前哨淋巴结阳性,体检、影像学检查和病理学确诊为III期的患者。 手术原则:要求受累淋巴结基部完整切除,腹股沟淋巴结清扫要求至少应在10个以上,颈部及腋窝淋巴结至少清扫15个。不建议做预防性淋巴结清扫术。 腹股沟淋巴结清扫:对影像学诊断盆腔淋巴结转移的患者需行浅组+深组清扫;对术前可触及淋巴结的需行浅组+深组清扫;对术中发现浅组可疑淋巴结≥3个或Cloquet淋巴结可疑转移者(淋巴结黑色或肿大)需行浅组+深组清扫。 腋窝淋巴结清扫:术前或术中明确证实腋上组淋巴结转移时行LEVELI-III组淋巴结清扫,当无腋上组淋巴结转移证据或前哨淋巴结活检证实为微转移的患者则只进行LEVELI-II组淋巴结清扫。 颈部淋巴结清扫:尽量避免广泛性颈清扫术以及全颈清扫术,对于临床III期的患者根据肿大淋巴结及原发灶所在分区决定具体清扫范围。 4. 局部复发或局部转移的治疗 局部复发或者肢体的移行转移可采取的治疗方法有手术、瘤体内注射溶瘤病毒、隔离肢体热输注化疗(ILI)和隔离肢体热灌注化疗(ILP)。对于局部复发,手术仍是最主要的治疗方法。瘤体内注射可作为无法手术或因合并症无法进行隔离肢体热输注化疗和隔离肢体热灌注化疗的局部复发或者多处移行病灶。 5. 术后辅助治疗(转移复发的防治) 辅助治疗泛指外科手术外的各种补充治疗,其主要目的是降低患者复发、转移等风险。目前证据最多的是高剂量a-2b干扰素治疗,最新的辅助治疗方案包括BRAF抑制剂联合MEK抑制剂(辅助治疗BRAF突变的患者)或者使用PD-1单抗,但是后两种治疗方案没有中国人的循证医学证据和应用经验。 (1)辅助治疗的适用人群:高危期(IIB-IIIA期)及极高危(IIIB-IV期)患者,推荐进行术后辅助治疗以改善患者生存。目前α-2b干扰素即被批准用于高危黑色素瘤患者的辅助治疗, (2)干扰素的主要不良反应:流感样症状、骨髓抑制、肝功能损伤、乏力、精神神经症状、自身免疫反应等。 (3)干扰素治疗的禁忌症:妊娠或计划妊娠,严重的肝肾器官功能障碍,肝硬化失代偿期,肝炎近期采用免疫抑制剂治疗,活动性或既往需要免疫抑制剂治疗的自身免疫性疾病,器官移植者,常规治疗不能控制的甲状腺疾病,癫痫或其他中枢神经系统疾病,既往严重的心脏疾病,包括6个月内不稳定或无法控制的心脏疾病,严重精神障碍,银屑病。 (二)放射治疗 一般认为黑色素瘤对放射治疗(简称放疗)不敏感,但在某些特殊情况下放疗仍是一项重要的治疗手段。放疗包括不能耐受手术、手术切缘阳性但是无法行第二次手术患者的原发病灶根治性放疗;原发灶切除安全边缘不足,但无法再次扩大切除手术患者原发灶局部术后辅助放疗;淋巴结清扫术后辅助、脑和骨转移的姑息放疗以及小型或中型脉络膜黑色素瘤的治疗。巩膜表面敷贴器放射治疗:国外大多数眼科中心的首选疗法,这属于一种近距离放疗,具体方法是在局部巩膜表面放置一个含125I或106Ru 放射性粒子的金属盘。建议小型和中型肿瘤采用敷贴放射治疗。 1. 辅助放疗 黑色素瘤的辅助放疗主要用于淋巴结清扫和某些头颈部黑色素瘤(尤其是鼻腔)的术后补充治疗,可进一步提高局部控制率。 辅助放疗的适应证: (1)LDH
师军涛 主任医师 河南科大二附院 整形外科3425人已读 - 精选 师军涛整形之皮肤癌
“终于找到你了,你得救救我啊!”李老太紧紧抓住科大二附院整形外科师军涛主任的手不放。原来最初,她的太阳穴部位长了一个指甲盖大小的斑块,随着年龄增大,这个斑块越长越大,蔓延到4.0×6.0cm大小,而且出现大面积的溃烂流水,去了很多医院,也到了很多科室皮肤科,五官科等,无论吃药涂药膏就是无法彻底愈合。最后很多医生都说可能是“皮肤癌”,让她赶紧做手术,她要求住院手术,但是很多外科室看到溃疡的部位和面积,都说不是自己科的病,曾在一家医院办了住院甚至做了术前检查了,结果主管医生说这个手术做不了,手术没做成出院了就更着急,以为自己的病很严重,到处托人打听,有个当医生的亲戚告诉她,洛阳市科大二附院整形外科师军涛主任每年做几百例皮肤癌手术,效果很好,这才出现文章开头的情景。 笔者也有很多疑问,皮肤癌是不是很严重?如何治疗效果好?为什么会出现,知道是皮肤癌,治疗时有出现相互推脱的情况?师军涛主任说皮肤癌多出现在体表,很多病人是在皮肤科,五官科就诊,有经验的医生都能诊断。而大多数皮肤癌按照规范治疗需要广泛扩大切除,扩大切除后导致皮肤及软组织缺损,而目前我国皮肤科多数仅仅为皮肤内科,不做手术,而五官科对皮肤癌广泛规范手术切除范围深度又不甚了解,并且切除后皮肤及软组织缺损要求修复甚至重建又感到棘手,这项技术是整形外科专业擅长,却是其它外科科室的技术“短板,这就出现了一个很“怪”的现象,能诊断“皮肤癌”,但是一说治疗就出现科室间“推诿”情况。在豫西地区我们接诊了很多“皮肤癌”的病人,基本上都是这种原因辗转几家医院而来科大二附院整形外科就诊。我院整形外科对“皮肤癌”的诊断有丰富的经验,对皮肤癌的规范治疗有深入的研究,20多年前就在豫西地区率先运用整形外科技术治疗体表肿瘤尤其是皮肤癌,因为规范扩大切除,并且运用整形外科专业技术修复重建皮肤及软组织缺损,不仅手术治疗效果好,而且最大程度保证了病人手术区域的功能和外观,得到了广大病人好评。其实大多数皮肤癌,有经验的医生根据病史,外观形态,临床表现及病检就能准确诊断,而临床常见基底细胞癌、鳞状细胞癌、湿疹样癌甚至黑色素瘤只要早发现,早诊断,早治疗治疗效果都比较好,所以说皮肤癌不可怕。但是遗憾的是在临床接诊中,一些病例就诊时就已经是晚期了,癌细胞已经侵润到深层组织,侵犯到眼部、鼻子及口唇等人体器官,这时治疗效果就差,也严重影响病人生活质量,所以皮肤癌一定要尽早发现,尽早诊断,尽早手术治疗。
师军涛 主任医师 河南科大二附院 整形外科1848人已读





